patologie trattate
Cervicalgia e Artrosi Cervicale
Brachialgia
Lombalgia
Lombosciatalgia (Sciatica)
Osteoporosi
Male al ginocchio (Gonalgia)
Male alla spalla (Periartrite scapolo omerale, Tendinopatia, Cuffia dei rotatori)
Strappi-stiramenti muscolari, distorsioni e lesioni
Sindrome del Tunnel Carpale, Gomito del Tennista (Epicondilite e Epitrocleite) DE QUERVAIN e MORBO di DUPUYTREN
Fascite Plantare
Tallonite

sintomi e cos’è
Cervicalgia e Artrosi Cervicale
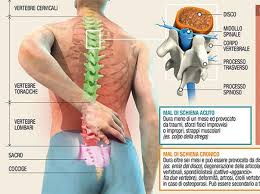
L’artrosi cervicale è una condizione estremamente frequente dovuta alla progressiva degenerazione delle vertebre del tratto cervicale della colonna vertebrale, che accompagna una sofferenza dei dischi intervertebrali interposti fra le vertebre.
Tende in genere a manifestarsi dopo i 40 anni e, pur colpendo sia le donne sia gli uomini, si presenta in genere più precocemente in questi ultimi. Le alterazioni delle vertebre, come la formazione di sporgenze ossee (osteofiti) sulla superficie dei corpi vertebrali, può provocare compressione e irritazione delle radici dei nervi che nascono dal midollo spinale e fuoriescono dalla colonna.
I sintomi dell’artrosi cervicale comprendono rigidità del collo e dolore che può peggiorare con l’esecuzione di attività in posizione verticale.
Il dolore inizialmente può essere modesto, ma tende a peggiorare progressivamente e col passare del tempo può diventare severo e debilitante. Altre caratteristiche del dolore sono le sue irradiazioni: tende a irradiarsi alle spalle e alle braccia e talvolta può accompagnarsi ad altri disturbi provocati dall’irritazione delle radici dei nervi, come formicolii alle braccia e alle mani o sensazione che siano “addormentate” e debolezza.
Ruotando il capo si possono avvertire scricchiolii nel collo, mentre talvolta può esserci mal di testa che in genere colpisce la parte posteriore del capo
sintomi e cos’è
Postura Torino: Brachialgia e Terapie Avanzate
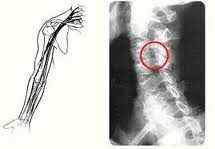
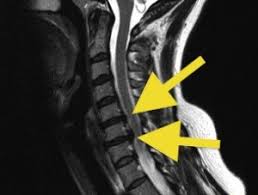
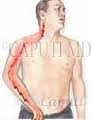
La brachialgia è un dolore che si irradia all’arto superiore; può associarsi a disturbi della sensibilità, (ipoestesia, parestesie); si può accompagnare anche a cervicalgia (dolore al collo), ed in questo caso si parla di cervicobrachialgia. Il dolore può interessare parte o tutto l’arto superiore, ed è dovuto all’irritazione o compressione di una radice nervosa del plesso brachiale a livello della colonna cervicale.
La compressione o irritazione della radice nervosa può essere dovuta alla presenza di osteofiti (escrescenze oseee caratteristiche dell’artrosi , o ad un’ernia discale , o alla cosiddetta “sindrome dello scaleno”, caratterizzata dalla compressione di un fascio vascolo-nervoso, (arteria succlavia e plesso nervoso brachiale), da parte del muscolo scaleno anteriore, posto alla base del collo. Tale compressione può essere causata da un’ipertrofia o uno spasmo del muscolo, ( a causa di sforzi eccessivi e prolungati, o negli sportivi), oppure dalla presenza di una costola sovrannumeraria (costola cervicale), oppure ancora da un’apofisi trasversa (una sporgenza laterale presente in tutte le vertebre), di lunghezza abnorme.
Il dolore lungo il braccio può essere intenso o lieve, persistente o comparire solo in seguito ad alcuni movimenti; tende solitamente a peggiorare nella notte e in posizione distsesa. A seconda della sede di compressione, si ha un differente quadro clinico: quando è interessata la radice nervosa C5, la sintomatologia prevale sulla faccia anteriore della spalla; nel caso di C6 il dolore e i disturbi della sensibiltà si distribuiscono alla faccia antero-laterale della spalla, del braccio e dell’avambraccio, fino a raggiungere il pollice; se è interessata la radice C7, i sintomi sono presenti sulla faccia postero-laterale di braccio e avambraccio ed interessano il 2° e 3° dito; infine, nel caso di C8 è interessata la parte interna di braccio, avambraccio e polso, con distribuzione al 4° e 5° dito.
Se non viene trattata, la brachialgia può evolvere verso un progressivo indebolimento dei muscoli del braccio, fino ad una vera e propria paresi.
sintomi e cos’è
Lombalgia male alla schiena

La lombalgia rappresenta uno dei disturbi in assoluto più frequenti: è la seconda causa di visite mediche dopo le forme influenzali e si stima che 4 persone su 5 prima o poi ne soffrano nel corso della vita.
La colonna vertebrale è formata dalle vertebre, separate l’una dall’altra dai dischi intervertebrali che fungono da ammortizzatori, e la sua stabilità è garantita da un insieme di legamenti e di muscoli.
All’interno della colonna vertebrale si trova il midollo spinale da cui nascono i nervi che, uscendo attraverso dei forami che vengono a essere delimitati fra una vertebra e l’altra, raggiungono le diverse parti del corpo.
Il tratto lombare della colonna vertebrale, comprendente 5 vertebre, è coinvolto praticamente in tutti i movimenti: è fondamentale per mantenere la stazione eretta, permette la rotazione del tronco, la sua flessione e la torsione.
La schiena sopporta perciò gran parte del peso e degli sforzi del corpo e una compromissione delle sue funzioni può essere molto invalidante.
Il sintomo principale della lombalgia è ovviamente il dolore che può localizzarsi a una specifica area della schiena.
Spesso è provocato da uno stiramento dei muscoli o dei legamenti e compare in genere all’improvviso in coincidenza del trauma, il cosiddetto colpo della strega.
Il dolore può essere continuo e può talvolta attenuarsi se si cambia posizione o si pratica una leggera attività fisica. Va invece evitata l’attività fisica intensa che peggiora i sintomi.
sintomi e cos’è
Lombosciatalgia o Sciatica
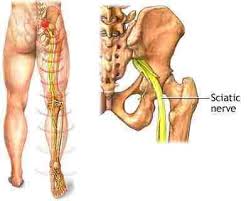
Quando il dolore sia provocato dalla compressione di una delle radici nervose che escono dalla colonna lombare, tende a irradiarsi nella zona raggiunta dal nervo stesso. Così, nel caso della colonna lombare, il dolore si proietta all’arto inferiore dal lato colpito. In questi casi il quadro è quello della lombosciatalgia, la sciatica .
La Lombosciatalgia è una sindrome lombalgica con risentimento del nervo sciatico. E’ frequente dopo episodi di lombalgia e sovente causata o sintomo-causa da problemi più importanti come l’ernia al disco intervertebrale. Con tali termini si vuole indicare quel dolore che si origina nel tratto della colonna lombare e si diffonde lungo uno o tutti e due gli arti inferiori, parzialmente fino ai piedi
Quindi sottoporsi con regolarità a trattamenti di Terapia Manuale previene l’invecchiamento delle componenti muscolo-scheletrico e tutte le patologie sopra citate che sono correlate ad una disfunzione di un tratto del rachide (colonna vertebrale).
sintomi e cos’è
Osteoporosi
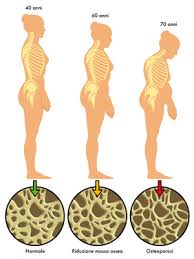
L’osteoporosi è una patologia che comporta una riduzione della massa ossea e alterazioni della struttura dell’osso che diventa poroso. Di conseguenza, l’osso diventa più fragile e maggiormente esposto a fratture spontanee o provocate da traumi incorsi durante attività banali, come sollevare un peso da terra. Le zone più comuni di rottura sono vertebre, femore, polso, omero.
Esistono due tipi di osteoporosi: quella post-menopausale, la cui causa principale è legata alla brusca diminuzione degli estrogeni circolanti, e l’osteoporosi senile, legata ad un aumento di un ormone che sottrae calcio e fosfato all’osso. Nelle donne la perdita di massa ossea avviene più rapidamente dopo la menopausa.
L’osteoporosi è in genere priva di sintomi. Un possibile indizio è costituito da un lieve incurvamento della colonna e dalla perdita di 2-3 centimetri di statura da ricondurre all’insorgenza di una frattura vertebrale. Il dolore da frattura vertebrale è di durata limitata nel tempo f per cui i pazienti che ne sono affetti non sanno di aver avuto una frattura a livello delle vertebre.
Le fratture osteoporotiche possono avere conseguenze quali: ricoveri ospedalieri con lunghi periodi di immobilità, necessità di interventi chirurgici e rischio di invalidità e perdita di autonomia.
CAUSE
Le cause principali dell’osteoporosi sono essenzialmente la perdita di calcio e di sali minerali, conseguenza dei cambiamenti metabolici e ormonali ai quali va incontro l’organismo con l’avanzare dell’età. Le ossa del nostro corpo contengono calcio e fosfato, cristalli che permettono allo scheletro di essere rigido. Il continuo processo di rinnovamento (rimodellamento osseo) si compie attraverso due fasi: distruzione e ricostruzione delle strutture microscopiche dell’osso. Nel tessuto osseo sono presenti due tipi di cellule, un tipo addetto alla distruzione (osteoclasta) e un altro che presiede alla costruzione di sostanza ossea (osteoblasta). Durante il processo di rimodellamento, gli osteoclasti distruggono una parte di tessuto osseo, mentre gli osteoblasti producono osso nuovo. Nei giovani, alla fine del processo, la quantità di osso accumulato sarà maggiore di quella presente inizialmente, in quanto in questa fase della vita lo scheletro deve svilupparsi. Nell’adulto sano alla fine del processo verrà invece ricostruita la stessa quantità di osso che era stata distrutta e lo scheletro avrà riacquistato la sua massa iniziale.
Dopo il quarantesimo anno di età circa, il processo distruttivo prevale su quello ricostruttivo.
L’osso tende ad invecchiare, per cui è naturale una riduzione della massa ossea col passare degli anni. Quando l’attività di distruzione prevale sulla formazione di nuovo tessuto osseo, si comincia a parlare di osteoporosi.
FATTORI DI RISCHIO
Le donne sono maggiormente esposte al rischio di sviluppare osteoporosi poiché il patrimonio scheletrico acquisito alla maturità dalla donna è inferiore rispetto all’uomo. Per questo motivo,
è buona norma che tutte le donne dopo i 65 anni si sottopongano a un esame diagnostico.
Tuttavia, esistono alcuni fattori di rischio che predispongono ad avere una scarsa massa ossea e quindi a sviluppare osteoporosi:
• menopausa
• inadeguato apporto alimentare di calcio e vitamina D
• fumo
• alcool
• soggetti con peso corporeo basso
• scarsa attività fisica e vita sedentaria
• scarsa esposizione ai raggi del sole
• diabete mellito
CONSEGUENZE CLINICHE
La frattura vertebrale costituisce una conseguenza clinica molto frequente. Si stima colpisca 1 donna su 4 ed 1 maschio su 20 a partire dai 60 anni di età.
Tale frattura si riscontra casualmente nel corso di esami radiologici eseguiti per altri motivi. In genere, si accompagna ad una violenta sintomatologia dolorosa o altre volte si verifica senza provocare particolare dolore. Ogni frattura vertebrale aumenta il rischio di nuove fratture e di dolore cronico invalidante.
Le fratture del polso sono tipiche dell’osteoporosi post-menopausale, quelle del femore dell’osteoporosi senile. Le fratture della colonna vertebrale comportano un quadro clinico caratterizzato da incurvamento del dorso (cifosi) e da diminuzione di statura. A volte provocano dolore ed inabilità, a volte sono del tutto prive di sintomi Quando queste fratture sono più di 2-3 si ha un incurvamento del dorso e quasi sempre dolore cronico in stazione eretta ed un grave grado di invalidità.
Le fratture del femore negli anziani, sono dovute quasi per il 90%, a traumi di modesta entità, quali una caduta. È accertato che un terzo delle cadute in età senile si verifica in casa e spesso per motivi veramente banali: alzarsi dalla sedia e o dal letto, scivolare sul pavimento lucidato a cera, inciampare in tappeti o in oggetti dimenticati per terra o nei gradini di una scala ecc.
Nelle persone anziane queste fratture si accompagnano ad una serie di complicanze che, oltre a compromettere la qualità di vita e il grado di autosufficienza, prolungano la degenza ed i tempi di recupero funzionale
sintomi e cos’è
Male al ginocchio (Gonalgia)
La gonalgia, ovvero il dolore al ginocchio, è un disturbo comune, responsabile di molte visite mediche.
Si tratta di un sintomo che può essere provocato da svariate cause, molto diverse l’una dall’altra: può trattarsi di un giovane con un dolore conseguente a un trauma distorsivo (con conseguenti lesioni a legamenti o al menisco), piuttosto che di un anziano con un problema di artrosi del ginocchio, può essere un atleta con un’infiammazione del tendine rotuleo (ginocchio del saltatore), piuttosto che un adolescente con un dolore all’apofisi tibiale (malattia di Osgood Schlatter).
E l’elenco può continuare: possono esservi condizioni di tipo artritico (artrite reumatoide, gotta), patologie a carico della cartilagine della rotula (condropatia rotulea, nota anche come ginocchio del corridore) o una borsite (il ginocchio della lavandaia).
Ovviamente i sintomi sono più o meno intensi e variano in funzione della severità e del tipo di patologia responsabile della gonalgia e quindi dell’interessamento delle diverse strutture del ginocchio. In generale è possibile distinguere situazioni di dolore acuto, spesso conseguenti a un trauma, e altre di dolore cronico.
In caso di una distorsione al ginocchio può verificarsi un danno (che può arrivare fino alla rottura) a uno o più legamenti, i cordoncini di tessuto fibroso che connettono la tibia al femore e che garantiscono la stabilità dall’articolazione (legamenti collaterali e legamenti crociati). In questi casi il ginocchio è gonfio, il dolore è intenso e viene peggiorato dal carico e dal movimento dell’articolazione che, in presenza di rottura di un legamento avrà una mobilità inusuale.
Un trauma può provocare anche una lesione a uno dei due menischi, gli anelli cartilaginei interposti fra femore e tibia. In caso di lesione, oltre al dolore e al gonfiore, possono essere presenti altri sintomi.
Se la rottura del menisco è “a manico di secchio” può accadere che un lembo del menisco muovendosi nell’articolazione vada ad incastrarsi al suo interno bloccandola; un altro sintomo della presenza di una lesione al menisco è l’improvviso cedimento del ginocchio, per esempio mentre si sta scendendo le scale.
Talvolta i traumi responsabili del dolore al ginocchio non sono acuti. È il caso delle tendinite del rotuleo in cui l’infiammazione è in genere dovuta a sovraccarico funzionale. Si tratta di un disturbo comune soprattutto negli atleti che effettuano molti salti (giocatori di pallacanestro, pallavolo, ma anche podisti) e che si presenta con dolore e gonfiore nella parte anteriore del ginocchio subito sotto la rotula. Il dolore peggiora quando si sollecita il tendine con salti, corsa e così via.
Talvolta traumi ripetuti possono determinare una borsite, l’infiammazione cioè di quella sorta di sacchetto contenente normalmente solo un velo di liquido e che ha la funzione di ridurre l’attrito fra ossa, muscoli e tendini. In presenza di una borsite (il ginocchio della lavandaia) la zona appare gonfia, calda e dolente, può esserci sensazione di rigidità quando si piega il ginocchio e ovviamente il dolore peggiora se si sta inginocchiati.
Una comune causa di dolore negli adolescenti è la sindrome di Osgood-Schlatter, caratterizzata dalla presenza di dolore e gonfiore della prominenza ossea che si trova subito sotto alla rotula (la tuberosità tibiale) e che è dovuta a un’infiammazione dell’estremità della tibia non ancora completamente ossificata. Il dolore peggiora quando il ragazzo (più spesso si tratta di un maschio) pratica sport, soprattutto corsa e salto, e migliora col riposo. In genere dura settimane o mesi e può ripresentarsi finchè il giovane non ha smesso di crescere.
È invece più tipica delle giovani e degli atleti dediti alla corsa la condropatia rotulea, detta anche“dolore anteriore del ginocchio”. Il sintomo specifico è il dolore nella parte anteriore del ginocchio che tipicamente peggiora quando si sta a lungo seduti con le gambe piegate a 90 gradi (il cosiddetto segno del cinema) o quando si fanno percorsi in discesa.
La presenza di artrosi al ginocchio si manifesta con dolore di varia intensità, eventualmente accompagnato da tumefazione e che peggiora quando si sta in piedi o si cammina. Soprattutto al mattino, al risveglio può esserci anche una certa rigidità dell’articolazione, che in genere si risolve nell’arco di alcuni minuti.
Ben più gravi sono i sintomi dell’artrite reumatoide: l’articolazione colpita (la malattia di solito interessa contemporaneamente le due ginocchia) è calda, dolente, tumefatta; l’artrite reumatoide colpisce anche altre articolazioni (tipicamente quelle delle mani) e non solo il ginocchio. Tipica è la rigidità mattutina che dura a lungo, in genere più di mezz’ora. A lungo andare inoltre le articolazioni vanno incontro a deformità.
sintomi e cos’è
Male alla spalla (Periartrite scapolo omerale-tendinopatia, cuffia dei rotatori)
L’estrema ampiezza di movimenti che il braccio può compiere dipende dalle caratteristiche “costruttive” dell’articolazione. Un ruolo fondamentale è svolto in particolare da 4 muscoli e dai rispettivi tendini che avvolgono la testa dell’omero, l’osso del braccio che si articola alla spalla, e che costituiscono la cosiddetta cuffia dei rotatori.
La testa dell’omero infatti è quasi solo appoggiata alla cavità articolare della spalla (la cavità glenoidea), mentre la capsula che contiene l’articolazione è lassa: ciò significa che il compito di mantenere l’omero nella posizione corretta e di dare stabilità all’articolazione è svolto soprattutto dalla cuffia dei rotatori.
Si tratta però di una struttura che può danneggiarsi con relativa facilità: in seguito a traumi acuti, per esempio cadute, e più spesso a causa di sollecitazioni croniche ripetute.
Il principale sintomo di una tendinopatia della cuffia dei rotatori è senza dubbio il dolore che in genere compare nell’esecuzione di alcuni movimenti come sollevare il braccio o portarlo dietro la schiena. Ciò comporta una diminuzione dell’ampiezza dei movimenti che possono essere effettuati dalla spalla; vi è la tendenza a usarla il meno possibile, col risultato di trovarsi una spalla sempre più bloccata fino ad arrivare alla cosiddetta “spalla congelata”, condizione in cui il movimento diventa quasi impossibile. Alcuni movimenti sono tipicamente causa di dolore: chi soffre di periartrite scapolo-omerale prova una fitta quando deve pettinarsi piuttosto che infilare la manica di una giacca o sollevare un peso.
Anche di notte il dolore si fa spesso sentire e può per esempio impedire di dormire appoggiati sulla spalla malata. Nei casi più gravi il dolore può essere presente anche di giorno. Spesso tende a irradiarsi verso la parte esterna del braccio in un punto all’incirca a metà strada fra la spalla e il gomito.
sintomi e cos’è
Terapie Avanzate per Strappi e Stiramenti Muscolari
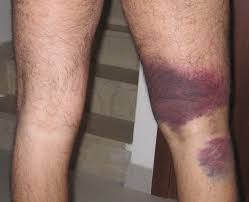
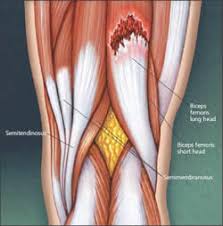
Nella pratica dell’attività fisica possono verificarsi strappi e stiramenti muscolari , specie se si compie un movimento brusco e improvviso con una violenta contrazione di un muscolo o una sua eccessiva distensione, può accadere di avvertire un dolore improvviso.
A provocarlo può essere provocato uno stiramento del muscolo o un suo vero e proprio strappo. A differenza dello strappo, nel caso dello stiramento non si verifica una lesione delle fibre muscolari; è però importante interrompere subito l’attività per evitare di incorrere in uno strappo vero e proprio.
In caso di strappo muscolare si verifica una lesione delle fibre muscolari: può trattarsi di un danno minimo, coinvolgente meno del 5% del muscolo (distrazione muscolare di primo grado), o di una lesione di gravità progressivamente maggiore con lesione di fascicoli muscolari (secondo grado), fino alla rottura più o meno completa del muscolo (terzo grado).
Ovviamente anche i sintomi dipenderanno dall’entità della lesione. Nel caso di uno stiramento si avverte un dolore che tende a farsi progressivamente più forte; a livello del muscolo si può avvertire la presenza di una specie di cordone dolente.
Nel caso di una strappo muscolare la rottura delle fibre muscolari si accompagna alla fuoriuscita di sangue che si raccoglie nei tessuti provocando un ematoma le cui dimensioni saranno tanto maggiori quanto più grave è il danno muscolare.
Il principale sintomo è il dolore a riposo, che viene peggiorato quando si provi a muovere il muscolointeressato, accompagnato dall’impotenza funzionale per cui è impossibile utilizzare il muscolo colpito; accanto a questi possono essere presenti in misura più o meno evidente gonfiore, arrossamento ed ecchimosi.
La distorsione si verifica quando un trauma indiretto fa compiere all’articolazione un movimento esagerato rispetto alla sua normale mobilitàcon una conseguente eccessiva sollecitazione delle strutture articolari e possibile lesione della capsula articolare e dei legamenti.
Particolarmente esposte al rischio di distorsioni sono l’articolazione del ginocchio, la caviglia, il gomito, le dita e la colonna vertebrale.
Si parla di distorsione di I grado, la “storta”, quando si verifica una semplice distensione dei legamenti o della capsula; il danno è minimo e possono verificarsi solo piccole lacerazioni di alcuni fasci fibrosi.
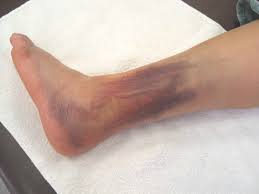
Nella distorsione di II grado si ha una lacerazione parziale delle strutture capsulo-legamentose, mentre
nella distorsione di III grado si verifica una rottura completa di queste strutture.
Ovviamente i sintomi saranno progressivamente più severi in funzione della gravità del trauma.
Il dolore può anche non essere avvertito immediatamente al momento del trauma, soprattutto se si sta effettuando un esercizio intenso; tuttavia si presenta successivamente e tende a peggiorare con il movimento. Ovviamente, nel caso delle distorsioni di I grado il dolore è in genere più modesto e può essere presente solo un leggero gonfiore.
La tumefazione dell’articolazione è un altro dei sintomi tipici della distorsione; spesso si accompagna a un’ecchimosi dovuta alla fuoriuscita di sangue nei tessuti conseguente al trauma; talvolta nelle forme più severe si assiste anche alla comparsa di un versamento di sangue all’interno dell’articolazione (emartro).
sintomi e cos’è
Sindrome del Tunnel Carpale, Gomito del Tennista (Epicondilite e Epitrocleite) DE QUERVAIN e MORBO di DUPUYTREN
SINDROME DEL TUNNEL CARPALE
È presente limitazione funzionale e una contrattura dei muscoli, la cui funzione è antalgica, cioè di ridurre il dolore. Quando sia presente un danno ai legamenti, che normalmente hanno il compito di garantire la stabilità dell’articolazione, si può osservare un aumento di ampiezza dei movimenti passivi dell’articolazione che, se il danno non viene adeguatamente trattato, può trasformarsi in una instabilità articolare più o meno completa a seconda dell’entità della lesione.
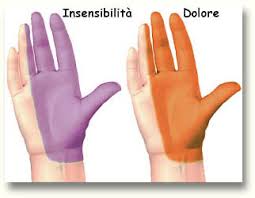
Uno dei principali nervi diretti alla mano, il nervo mediano, a livello del polso passa all’interno di una sorta di tunnel insieme ai nove tendini che permettono di flettere le dita.
Questo tunnel, il canale del carpo, è una struttura rigida, formata da tre pareti ossee chiuse da un “tetto” costituito da una fascia fibrosa; di conseguenza, se al suo interno si verifica un aumento della pressione, (come può accadere a causa di un ispessimento del legamento che copre il canale o dei tendini che scorrono al suo interno) il nervo finisce col soffrire: è questo fenomeno che provoca la comparsa dei sintomi della sindrome del tunnel carpale.
Si tratta di un disturbo frequente, senza dubbio la più frequente delle cosiddette sindromi da intrappolamento, molto comune nelle donne, in particolare dopo la menopausa.
Generalmente i sintomi della sindrome del tunnel carpale esordiscono gradualmente, spesso con unfastidioso formicolio al pollice, all’indice e al medio, che magari si presenta durante la notte o che compare dopo un’attività che ha “affaticato” la mano.
La ragione per cui compare di notte è semplice: mentre si è a letto si verifica una maggior congestione con conseguente comparsa di un edema che, pur provocando variazioni millimetriche, dato lo scarso spazio a disposizione può determinare una compressione del nervo.
I sintomi tipici della sindrome del tunnel carpale comprendono dunque il formicolio e la sensazione di avere la mano addormentata; essi possono comparire per esempio quando si tiene stretta la cornetta del telefono, piuttosto che mentre si guida; può esserci un dolore che dal polso si irradia verso il palmo della mano dalla parte del pollice e alle prime tre dita ed eventualmente risale anche lungo il braccio.
Se la situazione prosegue possono comparire anche altri segni, in particolare debolezza della mano con la tendenza a far cadere gli oggetti e perdita costante della sensibilità delle dita, segno quest’ultimo di un danno abbastanza avanzato.
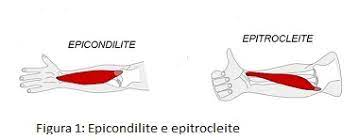
GOMITO DEL TENNISTA
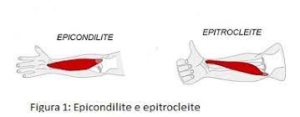
L’epicondilite o gomito del tennista, è una sindrome dolorosa causata dall’infiammazione dei tendini (zona inserzionale) dei muscoli estensori del polso. Quando si tratta dell’infiammazione dei tendini dei muscoli flessori della mano si parla invece di epitrocleite (zona mediale del gomito).
Queste due sindromi che colpiscono prevalentemente persone tra i 30 e i 50 anni, sono causate da un sovraccarico funzionale dovuto per la maggior parte dei casi a deficit di posizione assiali o stress muscolari localizzate, come ad esempio la ripetizione di movimenti che affaticano i muscoli, associato ad uno squilibrio tra muscoli agonisti ed antagonisti.
DE QUERVAIN
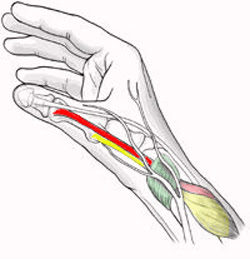
La malattia, che prende il nome dal chirurgo svizzero che la descrisse, è un’infiammazione della guaina che riveste due dei tendini che fanno muovere il pollice.
Questa infiammazione è detta tenosinovite, ed i tendini interessati sono denominati abduttore lungo ed estensore breve del pollice.
I tendini, che provengono dall’avambraccio, arrivati al polso passano all’interno di una guaina che sta alla base del pollice.
L’infiammazione fa aumentare lo spessore e restringe l’apertura della guaina. Ciò riduce lo spazio a disposizione per lo scorrimento dei tendini, che quindi fanno attrito con la guaina stessa.
La malattia si presenta spesso in persone che eseguono movimenti violenti o molto ripetitivi con il polso. Per questo è frequente nei musicisti, nelle signore dedite al cucito e al ricamo, in chi usa molto il mouse o la tastiera del computer e del cellulare e nelle mamme, specie nell’ultimo periodo dell’allattamento, quando il bimbo diventa pesante. In effetti, all’epoca di De Quervain, questa era conosciuta come la malattia delle balie e delle ricamatrici. Morbo di DUPUYTREN
MORBO DI DUPUYTREN
Il morbo di Dupuytren è una patologia cronica, progressiva, dovuta ad ispessimento e retrazione dell’aponeurosi palmare che determina una flessione permanente, progressiva ed irriducibile di una o più dita e conseguente rigidità articolare.
Più di 180 anni sono passati dal 1831 quando il barone Guillaume Dupuytren (1777-1835) ha presentato le sue scoperte a Parigi sulla malattia che ha acquisito il suo nome.
Anche se è importante una certa predisposizione familiare i trattamenti attuali mirano a rallentare la progressione della malattia e a migliorare la funzionalità della mano. La malattia di Dupuytren è una malattia benigna,non letale, anche se a volte può risultare invalidante.
sintomi e cos’è
Fascite Plantare
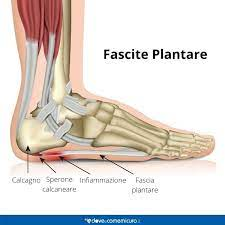
Si parla di fascite plantare per indicare un’infiammazione dolorosa nella zona fra la fascia plantare inferiore del piede che parte dalle dita, e arriva fino al calcagno. Quando al dolore non si accompagna infiammazione si parla più correttamente di fasciosi plantare.
Il legamento arcuato è importante per la trasmissione del peso lungo il piede, e per questo la fascite plantare è molto frequente nelle persone che sollecitano eccessivamente questo legamento, come:
- Gli sportivi;
- Chi ha problemi di peso eccessivo;
- Le donne in avanzato stato di gravidanza.
La fascite plantare è una delle cause della tallonite, l’infiammazione del calcagno. La fasciosi plantare si può associare anche alla spina calcaneare, una piccola escrescenza ossea che si forma in seguito ad alcuni fattori come un deficit di irrorazione e la contrattura della fascia plantare.
- In una fase iniziale, la fascite plantare provoca dolore al legamento arcuato a livello calcaneare.
- Successivamente il dolore si sposta verso l’avampiede, coinvolgendo tutta la pianta del piede, risparmiando solo la punta delle dita.
sintomi e cos’è
Tallonite
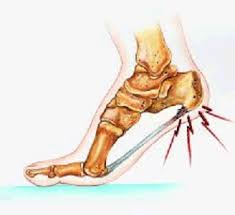
E’ un termine generico utilizzato per indicare un dolore al tallone. Solitamente il dolore al tallone si presenta durante la camminata/corsa o comunque si avverte un peggioramento dei sintomi nel momento in cui si carica il peso sul piede.
Il dolore può assumere forme diverse. Ad esempio, può essere molto acuto al risveglio, a causa della fascite plantare, può portare formicolii o scosse elettriche. Infine, può essere diffuso sull’articolazione oppure puntiforme.
Pur essendo numerose le cause della tallonite, la parola chiave che le unisce è il dolore.
La durata del processo infiammatorio, dell’intensità e della diffusione del dolore sono molto variabili a seconda delle cause e fattori di rischio che danno vita al problema.
Potremmo avere davanti un dolore estremamente localizzato a causa di un trauma, che si risolve in due settimane, così come invece un dolore diffuso alla pianta del piede che porta a un’impotenza funzionale per mesi.
Indirizzo
Via Pietro Cossa 293/5
10151 Torino
Telefono
Segreteria: +39 320 866 1786
Dante Donato: +39 393 261 8195
